Maladie de Kennedy
La maladie de Kennedy ou amyotrophie bulbo-spinale liée à l’X est une maladie rare qui touche les hommes à l’âge adulte. Elle associe faiblesse musculaire progressive et troubles hormonaux. Elle est due à une anomalie génétique située dans le gène codant le récepteur des androgènes. Plusieurs pistes de traitement sont à l’étude.
Qu’est-ce que la maladie de Kennedy ?
La maladie de Kennedy (ou amyotrophie bulbo-spinale liée à l’X) est d’origine génétique. Elle se transmet sur le mode récessif lié au chromosome X : seuls les hommes sont atteints. Les femmes qui ont un chromosome X porteur de l’anomalie génétique en cause présentent en général pas ou très peu de gêne, sauf exception (fatigabilité, crampes, tremblement des extrémités survenant à un âge tardif). En revanche, leur chromosome X porteur de l’anomalie risque de se transmettre à leur descendance.
La maladie de Kennedy se manifeste le plus souvent à l’âge adulte par une faiblesse musculaire (difficultés à la marche, gêne pour avaler…) et des signes d’insuffisance androgénique (augmentation du volume de la poitrine ou gynécomastie, troubles de l’érection…). Ces symptômes sont d’évolution très lente.
| Différents noms La maladie de Kennedy est aussi appelée amyotrophie bulbo-spinale liée à l’X, syndrome de Kennedy, maladie de Kennedy-Alter-Sung, amyotrophie bulbo-spinale de l’adulte, amyotrophie spinale et bulbaire, SMAX1, SBMA. |
Il s’agit d’une maladie rare dont on estime qu’elle touche un homme sur 30 000. Il y aurait ainsi en France plus de 2 000 hommes atteints mais comme la maladie de Kennedy est souvent mal ou tardivement diagnostiquée, elle s'avère être plus fréquente que prévue.
La majorité des hommes atteints ont une espérance de vie comparable à celle de la population générale. Certains peuvent avoir recours à un scooter électrique ou un fauteuil roulant 20 ou 30 ans après l'apparition des premières difficultés motrices. L’atteinte des muscles de la gorge (troubles de la déglutition, de la voix...) et/ou de la fonction respiratoire apparaissent après des dizaines d'années d’évolution.
À quoi la maladie de Kennedy est-elle due ?
La maladie de Kennedy est due à une anomalie génétique située dans le gène AR. Ce gène code le récepteur des hormones mâles, les androgènes (dont la testostérone). Du fait de l'anomalie génétique, lerécepteur des androgènes est moins sensible aux hormones mâles, d'où les signes hormonaux de la maladie.
L'anomalie génétique impliquée dans la maladie de Kennedy correspond à une répétition anormalement importante (supérieure à 38) d’une petite séquence d’ADN (triplet de nucléotides CAG) dans le gène AR. Chez les personnes indemnes de la maladie, le gène AR contient entre 9 et 36 de ces répétitions CAG.
Cette anomalie entraine aussi une dégénérescence des cellules nerveuses qui transmettent l'ordre de mouvement aux muscles, les motoneurones périphériques du bulbe rachidien (bulbo) et de la moelle épinière (spinale). Les muscles sont moins innervés, ils diminuent de volume (amyotrophie) et manquent de force.
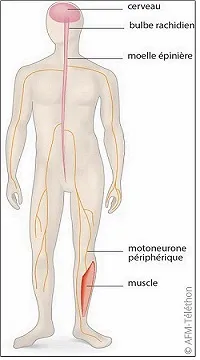
Une nouvelle forme d’amyotrophie bulbo-spinale dite « non-Kennedy » a été récemment décrite. Elle est liée à un autre gène situé sur le chromosome X, le gène UBA1.
Comment fait-on le diagnostic ?
Le diagnostic de la maladie de Kennedy repose notamment sur :
- les symptômes ressentis : tremblement des mains, fatigabilité à la marche, difficultés pour monter les escaliers, crampes, muscles qui tressautent (fasciculations) puis plus tard modification de la voix, difficultés pour articuler ou pour avaler,
- l’examen clinique qui confirme l’atteinte musculaire et recherche des signes de perturbation hormonale : gonflement de la poitrine (gynécomastie), troubles de l’érection, infertilité,
- l’augmentation des enzymes musculaires(CPK).
Le diagnostic est confirmé par un électromyogramme et surtout par une analyse génétique qui révèle dans le gène AR, qui code le récepteur des androgènes, une augmentation de répétition du triplet CAG supérieure à 38.
Des soins sur mesure
Aucun traitement spécifique n’a encore démontré son efficacité pour ralentir l’évolution de la maladie de Kennedy.
La prise en charge médicale et rééducative s’attache donc à traiter les symptômes neurologiques, respiratoires, nutritionnels, endocriniens, métaboliques voire cardiaques retrouvés lors des bilans annuels afin d’améliorer le confort et la qualité de vie des personnes atteintes de maladie de Kennedy.
| La prise en charge pluridisciplinaire est coordonnée par un médecin spécialiste d’un Centre de référence de la filière Filnemus ou de la filière Filslan. Elle associe différentes spécialités médicales ou paramédicales (neurologue, médecin de rééducation, généticien, kinésithérapeute, travailleurs sociaux) travaillant en collaboration avec d’autres professionnels de santé (endocrinologue, orthophoniste, diététicien, ORL, cardiologue...). |
Des informations pour votre médecin traitant |
Afin de vivre le mieux possible avec la maladie de Kennedy, il est possible de faire différentes choses :
- Se faire suivre régulièrement dans une consultation pluridisciplinaire spécialisée afin de réaliser un bilan annuel (neuromusculaire, orthopédique, respiratoire, cardiologique, endocrinien…).
- Faire de la kinésithérapie pour entretenir la souplesse et la force de ses muscles.
- Tenir compte de sa fatigabilité et se ménager des temps de repos régulièrement.
- En cas de crampes, prendre du magnésium ou des dérivés de la quinine sur avis médical.
- Consulter un urologue qui prescrira un traitement médical en cas de difficultés sexuelles.
- Se faire opérer quand la gynécomastie est une gêne esthétique.
- Avec l’aide d’un ergothérapeute, préserver son autonomie en compensant ses difficultés motrices.
- L’orthophonie permet une rééducation des muscles de la gorge en cas de difficultés pour articuler et/ou avaler.
- Surveiller son poids et adapter son alimentation avec le soutien d’une diététicienne.
- En cas de laryngospasme, un traitement du reflux gastro-œsophagien peut faire disparaître les symptômes.
- Effectuer une surveillance de la fonction respiratoire tous les ans.
- Réaliser un bilan cardiaque annuel (électrocardiogramme) ou se faire suivre par un cardiologue spécialisé dans les troubles du rythme cardiaque qui proposera un traitement approprié.
- Sur le plan psychologique, avoir une maladie de Kennedy peut engendrer un certain degré d’anxiété voire une tendance dépressive. N’hésitez pas à en parler avec votre médecin et/ou à consulter un psychologue pour passer des caps difficiles.
Où en est la recherche ?
De nombreuses équipes de recherche dans le monde travaillent à mieux comprendre les mécanismes impliqués dans la maladie de Kennedy et à identifier des traitements efficaces.
Zoom sur la recherche maladie de Kennedy (2020)
- Les efforts de recherche sur la maladie de Kennedy sont conduits en particulier aux États-Unis et au Japon.
- La Kennedy's Disease Association, basée aux États-Unis, est une association de malades très active. Elle organise presque tous les ans une rencontre entre familles concernées par la maladie et chercheurs.
- La maladie de Kennedy bénéficie aussi des avancées effectuées dans le domaine plus général des maladies neurodégénératives à triplets (comme la dystrophie myotonique de Steinert, la dystrophie musculaire oculo-pharyngée, la maladie de Huntington, l’ataxie de Friedreich…), qui rassemblent une communauté importante de chercheurs issus aussi bien du monde médical que de la recherche fondamentale.
Trois essais cliniques en cours
La leuproréline
Utilisé pour traiter le cancer de la prostate, la leuproréline (ou acétate de leuproréline) réduit la production d’androgènes par les testicules.
Elle a été testée dans le cadre de plusieurs essais cliniques dans la maladie de Kennedy qui montrent qu’elle est bien tolérée et qu’elle tend à améliorer soit la fonction motrice, soit la déglutition, sans que ces bénéfices n’aient été confirmés par des études de grande envergure.
| La lenteur d’évolution de la maladie de Kennedy rend difficile la mise en évidence de l’efficacité d’un candidat-médicament dans des essais cliniques qui, pour des raisons de coût notamment, durent rarement plus d’un ou deux ans. |
Administrée toutes les 3 mois en injection sous-cutanée, la leuproréline fait l’objet d’une étude de suivi à long terme (jusqu’à 8 ans) chez des personnes atteintes de maladie de Kennedy au Japon où elle est autorisée dans le traitement de cette maladie par les autorités de santé japonaises sous le nom de Leuplin®, ce qui n’est pas le cas ailleurs dans le monde.
Une association de leuproréline avec de la rééducation assistée par exosquelette robotisé a permis d’améliorer les capacités de marche d’un homme de 39 ans.
Le clenbutérol
Le clenbutérol, utilisé dans le traitement de l’asthme, augmente le volume des muscles. Des travaux dans des modèles de souris atteintes de maladie de Kennedy ont montré qu'il augmente la masse musculaire des souris, améliore leur fonction motrice et allonge leur durée de vie.
Un essai clinique d'une durée d'un an est en cours de recrutement de 90 participants atteints de maladie de Kennedy en Italie.
Le NIDO-361
Le NIDO-361 est une nouvelle petite molécule qui se lie aux récepteurs des androgènes anormaux dans le but de restaurer leur fonction. Un essai clinique avec cette molécule est en cours chez des adultes atteints de maladie de Kennedy, en Corée, Danemark, Italie, Royaume-Uni.
La mexilétine, inefficace contre les paralysies liées au froid
Compte tenue d’une forte fréquence de paralysies liées au froid dans la SBMA, un essai clinique contre placebo nommé MEXPRESS, d’une durée de 8 semaines, a évalué les effets de la mexilétine chez 20 participants atteints de SBMA. Cependant, ses résultats ont montré que la mexilétine n’a pas réduit de façon significative les paralysies liées au froid dans cette maladie.
De pistes thérapeutiques à l’étude
La recherche préclinique dans la maladie de Kennedy explore plusieurs voies de traitement potentiel. Elles agissent sur :
- la production des androgènes ;
- la production ou la fonction des récepteurs des androgènes anormaux ;
- la fixation des androgènes aux récepteurs des androgènes anormaux ;
- les gènes cibles du complexe androgènes/récepteurs ;
- les mitochondries…
| La recherche préclinique étudie le comportement et les effets (efficacité, toxicité…) de potentiels candidats-médicaments dans des cellules en culture (in vitro) et des modèles animaux (in vivo). C’est un préalable indispensable à l’administration d’un candidat-médicament chez l’homme. |
Des traitements innovants
- Différentes stratégies thérapeutiques utilisant des ARN (oligonucléotides antisens, microARN, ARN interférents) sont étudiées dans des souris modèles de la maladie.
- Une approche récente de thérapie génique consistant à administrer un récepteur des androgènes sans partie codée par des triplets CAG et existant à l’état naturel améliore l’état de santé de souris modèles sans toxicité décelable.
avancées de la recherche maladie de Kennedy (2020)
Mieux décrire la maladie
L’histoire naturelle de la maladie de Kennedy et les paramètres permettant de suivre son évolution ne sont pas parfaitement connus du fait du nombre restreints de personnes atteintes et de la grande diversité des manifestations d’une personne à l’autre. C’est pourquoi les spécialistes mettent en place des entrepôts de données spécifiques de la maladie de Kennedy, notamment au Japon et en Europe.
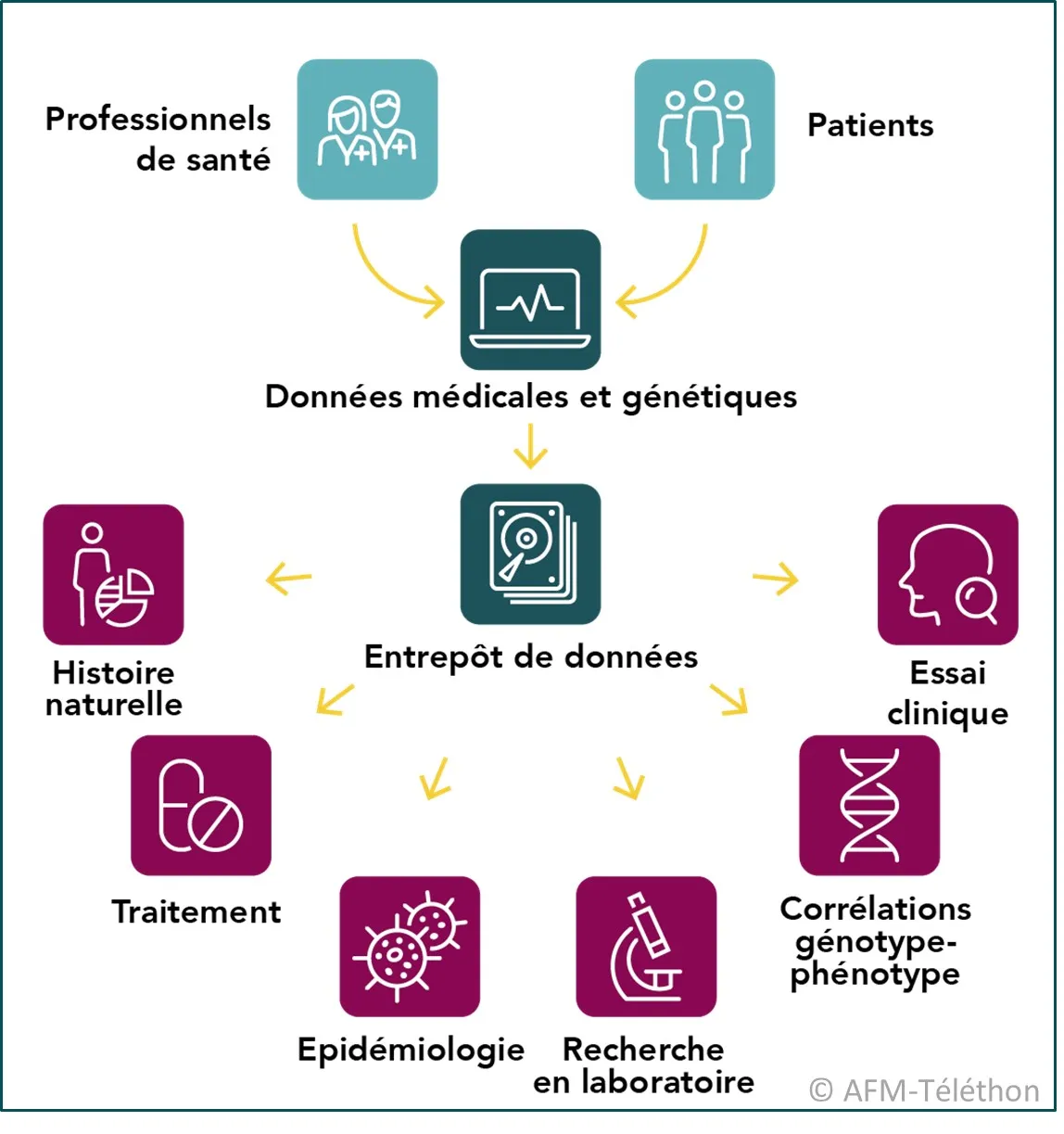
Identifier des paramètres de suivi
Pour suivre l’évolution d’une maladie qui progresse lentement, en particulier dans le cadre d’essais cliniques dont la durée est généralement courte, il est nécessaire de disposer de marqueurs biologiques fiables et sensibles de cette évolution.
| Un marqueur biologique, aussi appelé biomarqueur, est une caractéristique facilement mesurable (pression sanguine, rythme cardiaque, expression d'une protéine…) qui reflète un processus biologique normal ou pathologique. |
Plusieurs critères de suivi ont été proposés ces dernières années dans la maladie de Kennedy :
- le taux sanguin de créatinine, un marqueur de la masse musculaire, corrélée à la sévérité de de la maladie,
- le taux sanguin de myoglobine sanguine, corrélée à l’évolution de la maladie,
- la pression linguale, corrélée à l’importance de l’atteinte de la déglutition,
- ou encore un paramètre mesuré à l’électromyogramme (la MUNIX), corrélé aux capacités fonctionnelles motrices.



Comment se manifeste la maladie de Kennedy ?
Les manifestations de la maladie de Kennedy sont très variables d’une personne à l’autre. Il est donc difficile de prédire avec précision l’évolution de la maladie à titre individuel.
En fonction du degré d’insensibilité des récepteurs des androgènes, il peut exister une augmentation du volume de la poitrine (gynécomastie), une fertilité réduite, une baisse de la libido, des troubles de l’érection et une diminution de volume des testicules.
Ces manifestations, d'intensité variable, précèdent, parfois de nombreuses années, l’apparition des troubles moteurs.
L’atteinte motrice apparaît en général après l’âge de 40 ans. Elle prédomine au niveau des muscles des hanches et des cuisses et se manifeste par des difficultés à se lever d’un siège, à se relever du sol, à monter et descendre les escaliers et plus tardivement par une éventuelle perte progressive de la marche.
Souvent précédée par l’apparition d’un tremblement des mains, elle s’accompagne fréquemment de crampes et de sensation de fatigue.
Plusieurs dizaines d’années après les premiers symptômes, des difficultés à avaler (dysphagie) peuvent apparaître. Elles sont dues à l’atteinte des muscles innervés par le bulbe rachidien (ou muscles bulbaires). Elles peuvent inciter à manger moins et finir par altérer l’état nutritionnel (amaigrissement, dénutrition). S’étrangler en avalant (fausses routes) est plus rare et plus tardif. Cela peut cependant être la cause d’infections pulmonaires à répétition (pneumopathie d’inhalation).
Les difficultés à articuler quand on parle (dysarthrie), tardives elles aussi, ne provoquent pas, dans la très grande majorité, de difficulté à se faire comprendre.
Ce spasme des muscles de la gorge est dû à un reflux de liquide gastrique vers le haut (reflux gastro-œsophagien). Il se manifeste par une difficulté soudaine à respirer pendant quelques secondes où l’air ne peut ni entrer ni sortir par la gorge, suivie d’un bruit strident (appelé « stridor ») lorsque l’air passe de nouveau dans les voies respiratoires.
L’atteinte respiratoire est peu fréquente et souvent asymptomatique. Cependant, il peut exister une difficulté à la toux.
De façon très exceptionnelle, certaines personnes atteintes de maladie de Kennedy ont présenté des troubles du rythme cardiaque potentiellement graves en l’absence de traitement.