Maladies neuromusculaires
Les maladies neuromusculaires se manifestent par une atteinte musculaire transitoire ou permanente qui peut apparaître à tout âge de la vie et s’aggraver plus ou moins rapidement.
Autour de 300 maladies neuromusculaires
Les maladies neuromusculaires sont des maladies du muscle ou de sa commande nerveuse, dans lesquelles le muscle se contracte mal, voire pas du tout.
Il existe autour de 300 maladies neuromusculaires différentes tant par l’importance et la gravité de l’atteinte musculaire et de ses conséquences sur l’organisme (orthopédiques, respiratoires, cardiaques, digestives...) que par leurs causes (la majorité est d’origine génétique, certaines sont auto-immunes et inflammatoires...).
Certaines apparaissent chez les nouveau-nés ou les nourrissons :
- l’amyotrophie spinale proximale liée au gène SMN1,
- les amyotrophies bulbo-spinales de l’enfant,
- les dystrophies musculaires congénitales,
- les myopathies congénitales,
- les syndromes myasthéniques congénitaux,
- la forme infantile de la maladie de Pompe.
D’autres peuvent débuter chez l’enfant ou l’adolescent :
- la dystrophie musculaire de Duchenne,
- la dystrophie musculaire de Becker,
- les paralysies périodiques hypo/hyperkaliémiques,
- les myotonies congénitales de Thomsen et de Becker,
- la paramyotonie d’Eulenburg,
- la maladie de McArdle,
- les dystrophies musculaires d'Emery-Dreifuss.
Certaines maladies neuromusculaires surviennent en général chez l’adulte (jeune ou moins jeune) :
- la myopathie facio-scapulo-humérale,
- la dystrophie myotonique de Steinert,
- la dystrophie myotonique de type 2,
- la maladie de Charcot-Marie-Tooth,
- les myopathies des ceintures,
- les myopathies distales,
- la myopathie GNE,
- les myopathies mitochondriales,
- les myopathies myofibrillaires,
- la myopathie à némaline acquise de l’adulte,
- la dystrophie musculaire oculopharyngée.
D’autres encore d’origine auto-immune apparaissent pour certaines à l’enfance ou l’adolescence ou pour d’autres à l’âge adulte (parfois tardivement) :
Principales maladies neuromusculaires
Consultez la fiche technique qui décrit plus de 200 maladies neuromusculaires.
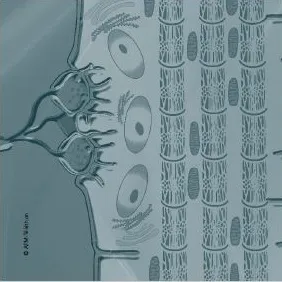
À quoi les maladies neuromusculaires sont-elles dues ?
Les maladies neuromusculaires sont dues à des atteintes de l’unité motrice, structure physiologique constituée par le muscle, la jonction nerf/muscle et le neurone moteur (qui relie le système nerveux central au muscle).
- La plupart sont des maladies d’origine génétique. L’anomalie génétique empêche la fabrication d’un constituant ou d’une enzyme indispensable au bon fonctionnement de la cellule musculaire (dystrophies musculaires, myopathies congénitales, myopathies métaboliques, canalopathies musculaires...), de la jonction neuro-musculaire (syndromes myasthéniques congénitaux) ou encore de la cellule nerveuse motrice (amyotrophies spinales, maladie de Charcot-Marie-Tooth...).
- D’autres maladies neuromusculaires sont dues à un dysfonctionnement du système de défense de l’organisme (système immunitaire). Dans la myasthénie auto-immune, le système immunitaire neutralise certains constituants de la jonction neuro-musculaire : l’ordre de contraction qui chemine le long des motoneurones a du mal à être transmis au muscle. Dans les myosites, la réponse immunitaire anormale entraine une réaction inflammatoire au niveau des muscles.
Les avancées de la recherche
La recherche dans les maladies neuromusculaires s’est beaucoup développée ces trente dernières années, en particulier grâce à l’impulsion et au soutien de l’AFM-Téléthon.
La découverte des gènes impliqués dans les formes génétiques de ces maladies et une meilleure compréhension des mécanismes en cause ont permis d’explorer des pistes thérapeutiques innovantes dont certaines sont à l’essai chez l’homme.
A lire aussi :
- Des traitements qui changent la vie
- Les essais et traitements développés avec le soutien de l'AFM-Téléthon
Comment évoluent-elles ?
Si dans la plupart des maladies neuromusculaires la faiblesse musculaire est permanente et s’aggrave plus ou moins rapidement au fil du temps, celle qui survient dans les syndromes myasthéniques congénitaux ou la myasthénie auto-immune varie au cours du temps et peut, le cas échéant, être améliorée par des médicaments agissant au niveau de la jonction neuromusculaire.
Le manque de force musculaire s’associe, à moyen ou long terme, à une tendance des muscles à se raccourcir (créant de véritables rétractions musculo-tendineuses) du fait de l’absence de mouvement et/ou du caractère rétractile intrinsèque à la maladie (comme dans certaines formes de dystrophie musculaires). D’où l’importance d’une prise en charge orthopédique précoce et régulière pour prévenir les déformations articulaires et juguler la gêne fonctionnelle et les douleurs que celles-ci entrainent.
Lorsque les muscles du tronc sont touchés, la colonne vertébrale peut se déformer en cyphose et/ou en scoliose, d’où la nécessité d’un corset chez beaucoup d’enfants concernés et, le cas échéant, d’une fixation de la colonne vertébrale (arthrodèse du rachis), le plus souvent à fin de la puberté.
Certaines maladies neuromusculaires, comme dystrophie musculaire de Duchenne, dystrophie myotonique de Steinert, peuvent s’accompagner de difficultés cognitives qui nécessitent une prise en charge neuropsychologique, éducative et scolaire.
Que peut-on faire ?
La prise en charge médicale vise essentiellement à prévenir les complications qu’elles soient orthopédiques, cardiaques ou respiratoires. Elle améliore le confort et la durée de vie des personnes atteintes de maladies neuromusculaires. Elle doit débuter le plus tôt possible, même si le diagnostic précis de la forme de maladie neuromusculaire n’est pas encore posé.
Une surveillance régulière musculaire, orthopédique, respiratoire, cardiaque, nutritionnelle, ORL, bucco-dentaire... permet de mettre en œuvre au bon moment - en fonction de l'évolution de chaque personne - les techniques de prise en charge nécessaires à la prévention et à la limitation des conséquences de l'atteinte musculaire.
- La prise en charge orthopédique (kinésithérapie, appareillage, chirurgie) doit être précoce, régulière et adaptée à chaque situation individuelle. Elle permet d’entretenir la souplesse des articulations (la perte de la force musculaire s'accompagne d'un enraidissement des muscles et des articulations et peut entraîner des déformations articulaires).
- Des aides techniques (téléphone mains libres, canne, support de bras, pince à long manche...) aident, le cas échéant, à réaliser les gestes de la vie quotidienne que la gêne musculaire rend pénibles ou impossibles. Dans certains cas, un fauteuil roulant est nécessaire pour redonner de l'autonomie dans les déplacements.
- La prise en charge respiratoire doit être débutée très précocement afin de préserver la croissance du thorax et favoriser un développement optimal des capacités pulmonaires.
- Un suivi cardiologique régulier permet de mettre en route un traitement adapté au cas où des signes cardiaques seraient détectés par les examens médicaux.
- La prise en charge des douleurs varie en fonction de leurs causes (adaptations du programme de rééducation ou d'un appareillage dès que nécessaire, médicaments contre la douleur, relaxation…).
Lorsqu’il s’agit d’une maladie génétique héréditaire, le conseil génétique permet d'informer et d'accompagner une personne, ou une famille, confrontée au risque de développer ou de transmettre cette maladie.
Un réseau de consultations spécialisées
La prise en charge des maladies neuromusculaires requiert le concours de plusieurs intervenants, idéalement, dans une même structure regroupant différentes spécialités médicales ou paramédicales (neuropédiatre ou neurologue, médecin de rééducation (MPR), chirurgien orthopédiste, généticien, kinésithérapeute, ergothérapeute, diététicien, psychologue, travailleurs sociaux) et travaillant en collaboration avec les autres professionnels de santé (gynéco-obstétricien, ophtalmologiste, endocrinologue, diabétologue...).
En France, le réseau des consultations spécialisées dans les maladies neuromusculaires "enfants" et/ou "adultes" et des Centres de référence et de compétence "Maladies neuromusculaires" répond à cette exigence de multidisciplinarité.
Trouver les coordonnées d'une consultation spécialisée près de chez vous
Ce réseau travaille, souvent sous l’impulsion et avec le soutien de l’AFM-Téléthon et de la filière neuromusculaire Filnemus, à élaborer des recommandations à la fois pour l’établissement du diagnostic mais aussi pour les bonnes pratiques de suivi. Ces recommandations visent à assurer le plus de cohérence possible entre les différents centres en harmonisant les pratiques de diagnostic et de prise en charge.
Besoin de plus d'infos ?
Pour vous informer régulièrement sur les maladies neuromusculaires, trouver l'actualité la plus récente et la plus experte, c'est ici : en savoir plus sur les maladies neuromusculaires.



Comment se manifestent-elles ?
Les maladies neuromusculaires peuvent survenir à tout âge. Elles se manifestent le plus souvent par une faiblesse musculaire, celle-ci pouvant être plus ou moins précoce, sur un ou plusieurs territoires musculaires distincts, transitoire ou permanente, évolutive ou stable, parfois associée à d’autres atteintes comme une difficulté au relâchement musculaire (myotonie), une hypermobilité articulaire , des troubles cardiaques, des difficultés d’apprentissage, une atteinte de l’œil et/ou de l’audition...
Une faiblesse musculaire
La faiblesse musculaire qui en résulte se manifeste de différentes façons selon son âge de survenue : hypotonie du nourrisson (bébé mou, avec parfois difficultés à téter et/ou à respirer dans les formes les plus graves) ; retard du développement moteur différant (ou empêchant) l’acquisition de la marche ; plus tard, ce sont des chutes fréquentes, des difficultés pour marcher, pour monter et/ou descendre des escaliers, de mauvaises performances en éducation physique et sportive qui feront suspecter un problème musculaire.
Les muscles touchés diffèrent selon les maladies :